¿Puede el moho provocar una infección sinusal?
¡Hola de nuevo!
Hoy voy a tratar otro tema que surge con frecuencia en las consultas con los médicos: las infecciones sinusales por moho. Cuando examino los resultados y realizo una consulta sobre la alergia al moho con un profesional, veo con frecuencia que los resultados aumentan en los primeros tres a seis meses de tratamiento. Esto es muy frecuente y probablemente se deba a las propiedades químicas lipofílicas (liposolubles) de las micotoxinas (1). También podría deberse a que las micotoxinas son muy susceptibles de reabsorción en el intestino a través de los receptores de ácidos biliares(2). Sin embargo, pueden producirse picos persistentes en el número de micotoxinas después de los seis primeros meses.
He descubierto que hay dos razones comunes por las que esto sucede: la reexposición desde el hogar o el lugar de trabajo, y las infecciones/colonización del moho en el cuerpo. Con respecto a esto último, una posible localización es el intestino(véase mi blog sobre cómo el moho y las micotoxinas afectan al intestino), y los otros sitios principales son los senos paranasales y las vías respiratorias. Aunque se sabe que el moho infecta el organismo, sorprendentemente se ha investigado poco sobre la implicación de las micotoxinas. Me gustaría centrarme un momento en cómo el moho puede causar infecciones sinusales y qué se ha demostrado para tratarlas.
(Permítanme recordarles a todos que no soy médico, así que, por favor, busquen consejo médico antes de intentar tratarse a sí mismos).
Las infecciones fúngicas de los senos paranasales también se denominan rinosinusitis fúngica. En realidad, esta clasificación abarca un espectro de enfermedades causadas por organismos como la peniciliosis (ahora conocida como taloromicosis), la aspergilosis y la fusariosis, entre otros. Estas infecciones se dividen a su vez en variedades “invasivas” o “no invasivas”, dependiendo de si las hifas fúngicas invaden los tejidos a través del epitelio (3). Los tipos no invasivos de infecciones suelen causar rinosinusitis crónica (también conocida como sinusitis crónica), que es la presencia de dolor, presión facial y secreción nasal durante un periodo de 12 semanas o más (4). La rinosinusitis crónica (RSC) suele ser de origen bacteriano, por lo que los médicos suelen recurrir a los antibióticos como primera solución. Sin embargo, en los casos de infecciones fúngicas, los antibióticos no son útiles, y he consultado muchos casos en los que en realidad empeoraron los síntomas del paciente.
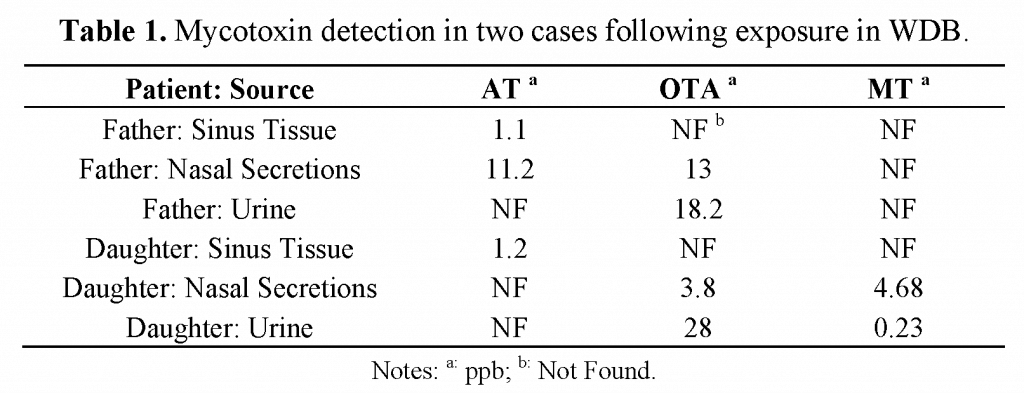
Además de las infecciones por moho, otro aspecto que puede provocar otros múltiples problemas en todo el organismo es la presencia de micotoxinas. Las infecciones fúngicas (sinusitis fúngica) que liberan micotoxinas en el organismo constituyen un ámbito de investigación que ha sido ampliamente ignorado por la comunidad científica. Uno de los pocos trabajos sobre el tema fue publicado por Brewer et al. (5) (Divulgación: el Dr. Dennis Hooper de RTL fue uno de los autores de este trabajo). En este documento, analizaron dos estudios de casos; en uno de ellos, un padre y una hija presentaban micotoxinas en las secreciones nasales Y en la orina. El estudio también informó sobre un grupo de ocho pacientes con RSC en el que siete (87%) tenían micotoxinas por encima de la media, y otro grupo de pacientes con RSC en el que cuatro de los dieciocho sujetos (22%) dieron positivo. Por lo tanto, es bastante seguro concluir que las infecciones por moho son más que capaces de liberar micotoxinas en el organismo.
Entonces, ¿cómo deben tratarse estas infecciones? Parece haber varias posibilidades. Dos de las opciones más comunes son la cirugía y los antifúngicos. En el caso de algunas colonias fúngicas, como las bolas fúngicas no invasivas, la cirugía parece ser el procedimiento más habitual; el material fúngico debe limpiarse macroscópicamente y el seno debe lavarse(6).
Para otros tipos de infecciones fúngicas -tanto invasivas como no invasivas- deben considerarse los antifúngicos. Para las infecciones no invasivas, podría ser útil una solución intranasal de agentes antifúngicos, como la anfotericina B, la nistatina o el itraconazol, y estudios anteriores han demostrado una mejoría significativa en pacientes con RSC que utilizan estos métodos(7). Además de los aerosoles nasales antifúngicos, pueden ser necesarios antifúngicos orales. Como se presenta en Brewer et al, un estudio de 25 pacientes que poseían micotoxinas en la orina fueron tratados con anfotericina B.
Veintidós de los pacientes experimentaron una disminución drástica de sus síntomas, que incluían temblores, ataxia y vértigo (8).En conclusión, aunque la mayoría de las sinusitis crónicas están causadas por la bacteria de las esporas del moho, la exposición al moho también puede provocar sinusitis crónica. Los métodos para determinar si su afección está causada por el moho serían una prueba de micotoxinas en orina o una prueba de ADN fúngico con hisopo nasal. ¡Si usted tiene alguna pregunta sobre este tema, por favor háganoslo saber-nuestro personal está muy feliz de ayudar!
-
- L. Escriva, G. Font, L. Manyes, H. Berrada, Estudios sobre la presencia de micotoxinas en muestras biológicas: Una Visión General. Toxinas (Basilea) 9, (2017).
-
- A. Kerkadi et al., Cholestyramine protection against ochratoxin A toxicity: role of ochratoxin A sorption by the resin and bile acid enterohepatic circulation. J Food Prot 62, 1461-1465 (1999).
-
- K. T. Montone, Patología de la rinosinusitis fúngica: A Review. Head Neck Pathol 10, 40-46 (2016).
-
- X. Dufour et al., Bola de hongos de los senos paranasales: epidemiología, características clínicas y diagnóstico. Un análisis retrospectivo de 173 casos de un único centro médico en Francia, 1989-2002. Med Mycol 44, 61-67 (2006).
-
- J. H. Brewer, J. D. Thrasher, D. Hooper, Chronic illness associated with mold and mycotoxins: is naso-sinus fungal biofilm the culprit? Toxins (Basilea) 6, 66-80 (2013).
-
- J. Watkinson, R. Clarke, en Scott-Brown’s Otohinolaryngology and Head and Neck Surgery: Volume 1. (CRC Press, Boca Ratón, FL EE.UU., 2018).
-
- J. U. Ponikau y otros, The diagnosis and incidence of allergic fungal sinusitis. Mayo Clin Proc 74, 877-884 (1999).
-
- R. JF, G. IH, en Proceedings ofthe 52nd Annual Interscience Conference on Antimicrobial Agents and Chemotherapy Conference. (SanFrancisco, CA, EE.UU., 2013).

